Úlcera de pressão
| Classificação de acordo com ICD-10 | |
|---|---|
| L89 | Úlcera de decúbito |
| CID-10 online (OMS versão 2019) | |
Uma úlcera de pressão (do latim decumbere , "deitar " ) é um dano local à pele e ao tecido subjacente devido à pressão prolongada que interrompe a circulação sanguínea na pele. Outros nomes são úlcera de decúbito , pressão úlcera , úlcera de decúbito (ou cada - úlcera ).
Úlceras de pressão são feridas crônicas que ocorrem principalmente em pacientes com mobilidade reduzida , especialmente quando estão acamados ou dependentes de uma cadeira de rodas . Eles podem indicar erros no cuidado e, portanto, também são avaliados como um indicador de qualidade do cuidado .
Úlceras de pressão abertas podem se tornar a porta de entrada para patógenos que não apenas causam infecções locais. Uma lesão decubital pode, portanto, levar a doenças secundárias graves e possivelmente fatais, como pneumonia ou envenenamento do sangue (sepse) devido à propagação de pus pela corrente sanguínea .
Emergência
O termo úlcera de pressão refere-se à carga de pressão local como fator decisivo de desenvolvimento. A carga pode ser avaliada usando a fórmula: pressão × tempo. Se a pressão externa agindo sobre os vasos exceder a pressão capilar dos vasos, ocorrem distúrbios tróficos . Este valor limite é frequentemente referido na literatura como pressão capilar fisiológica . Como regra, o peso morto da respectiva parte do corpo (imóvel) é suficiente para ultrapassar a pressão capilar. Vários estudos para determiná-lo (por E. M. Landis, K.-D. Neander, Yamada e Burton, entre outros) produziram valores entre 32 e 70 mmHg para uma interrupção do fornecimento de sangue .
Se uma carga de pressão acima do limite de pressão capilar durar mais tempo, as células são insuficientemente supridas com oxigênio ( hipóxia ) e nutrientes . A pressão parcial de oxigênio cai para 0 mmHg ( isquemia ) e produtos metabólicos tóxicos (ácidos) se acumulam. O tecido torna-se necrótico e as células nervosas sofrem danos irreversíveis. Em pessoas saudáveis, o aumento dos produtos metabólicos ácidos desencadeia um reflexo de realocação e, assim, alivia áreas estressadas da pele antes que ocorram danos permanentes. Em pessoas idosas e doentes, esses reflexos geralmente são limitados ou inexistentes, e o alívio necessário do tecido não é fornecido. Como resultado da acidificação do tecido, o corpo dilata os vasos ( dilatação vascular ), de modo que essas áreas da pele ficam com mais sangue - o resultado é a vermelhidão da pele, mesmo com pressão - decúbito grau I. As áreas com baixa cobertura de tecidos moles ( músculos ou tecido adiposo ) e abutments ósseos curvos para fora (convexos) estão particularmente em risco : o sacro , os processos espinhosos da coluna, os calcanhares , as colinas onduladas dos ossos da coxa e os tornozelos . A pressão de contato aqui atinge pequenas áreas e, portanto, é maior.
Fatores de risco
O desenvolvimento de úlcera por pressão deve ser visto como um evento multifatorial em decorrência de fatores de risco intrínsecos e extrínsecos . Os fatores intrínsecos residem “no próprio paciente” (incluindo mobilidade reduzida , velhice / velhice , desidratação , baixo peso , infecções , diabetes mellitus , incontinência urinária ou fecal , distúrbios sensoriais ). Os fatores extrínsecos são determinados pelo ambiente do paciente. Na melhor das hipóteses , eles podem ser influenciados positivamente pela mobilização , ajudas adequadas e reposicionamento correto (ver também colchão para úlceras de pressão ), bem como cuidados planejados consistentemente para a pessoa em questão.
Outros fatores extrínsecos que favorecem o desenvolvimento de uma úlcera por pressão são:
- As forças de cisalhamento levam à torção dos vasos sanguíneos; desordens tróficas são o resultado. Especialmente em pessoas mais velhas, nas quais uma diminuição no teor de água da pele leva a uma perda de elasticidade, as forças de cisalhamento também podem levar à separação de camadas inteiras da pele umas das outras;
- A fricção causa lesões na superfície da pele;
- Temperatura na área não fisiológica causada por febre ou de fora (bolsa de água quente, almofada de aquecimento, bolsa de resfriamento) pode afetar a circulação sanguínea
Além disso, os seguintes fatores favorecem o desenvolvimento de uma úlcera de pressão ou têm um efeito prejudicial na cicatrização:
- A umidade de longo prazo (por exemplo, um ambiente úmido em calças protetoras, suor intenso ) amolece a camada superior da pele ( maceração ), o que a torna mais sujeita a lesões.
- Obesidade , devido à falta de exercício ou mobilidade limitada; pressão mais alta devido a mais peso e retardo na cicatrização de feridas na presença de úlceras de pressão
- Caquexia , devido ao enchimento insuficiente devido à falta de gordura subcutânea, especialmente em ossos protuberantes
- Paraplegia , pois possíveis pontos de pressão (especialmente nas nádegas) não são percebidos a tempo devido à falta de sensibilidade
- Doenças, síndromes , drogas ou procedimentos como insuficiência cardíaca , diabetes mellitus, deficiência imunológica , ossos quebrados , coma , contraturas , anestesia , distúrbios neurológicos , doença arterial periférica , doença mental, analgésicos fortes , drogas psicotrópicas , sedativos e pílulas para dormir
Mensurabilidade do risco
Na enfermagem profissional e nas ciências da enfermagem , vários instrumentos de avaliação foram desenvolvidos dentro da avaliação de enfermagem . Esses sistemas de pontuação provaram ser benéficos para avaliar o risco de úlcera por pressão com base em fatores intrínsecos e torná-lo mensurável. Para o efeito, são atribuídos pontos em diferentes categorias (por exemplo, estado mental, estado físico, flexibilidade, ...). Pacientes abaixo de um certo número de pontos são considerados em risco.
Doreen Norton desenvolveu a escala Norton na década de 1950 . A escala inicialmente inadequada e às vezes vagamente formulada foi expandida em 1985 para a escala Norton modificada . Além das escalas Medley e Waterlow , que tendem a se basear em ideias de pacientes ou áreas de cuidado específicas, a escala de Braden é usada principalmente hoje nos EUA , que introduz as categorias de “ forças de fricção e cisalhamento ” e “sensibilidade sensorial”.
O primeiro padrão nacional de prevenção de úlceras por pressão em enfermagem na Alemanha recomendou o uso de escalas de risco padronizadas em 2004, mas excluiu esta recomendação na primeira atualização em 2010 porque nenhuma das escalas levou em consideração todos os fatores de risco possíveis e um claro efeito de benefício foi não demonstrado. Um enfermeiro experiente pode usar sua experiência especializada para avaliar a condição geral do paciente e, portanto, seu risco individual de úlcera por pressão, mesmo sem instrumentos de avaliação, e derivar deles as medidas necessárias. Verificou-se, entretanto, que as escalas de risco podem ser úteis para enfermeiros com pouca experiência profissional em fazer uma avaliação.
Classificação de úlcera de pressão
A classificação de uma úlcera por pressão pode - dependendo da classificação usada - ser muito diferente; portanto, deve ficar claro na documentação do cuidado qual sistema foi usado. Algumas classificações têm uma graduação que só pode indicar o agravamento de uma doença. A maioria das classificações divide a úlcera por pressão em estágios, de forma que uma melhora na doença também possa ser mostrada.
Teste de dedo Phillips
Com o teste do dedo Phillips , uma úlcera de pressão de primeiro grau pode ser diferenciada de vermelhidão da pele por outra causa: a vermelhidão pode ser afastada se um contorno branco aparecer quando você pressiona o dedo em uma região avermelhada da pele e a impressão digital aparece branca por um breve momento em que você se solta. Isso significa que não há úlcera de pressão; é então possivelmente uma erupção cutânea alérgica ou inflamatória. Se, por outro lado, a vermelhidão persistir após a liberação, há danos na pele relacionados à pressão.
Por grau (Shea, 1975)
Úlceras de pressão são divididas em quatro graus de acordo com JD Shea.
- Grau 1: vermelhidão circunscrita da pele que não pode ser afastada na pele intacta. Outros sinais clínicos podem ser formação de edema , endurecimento e superaquecimento local.
- Grau 2: perda parcial de pele; A epiderme e partes do cório estão danificadas. O dano por pressão é superficial e pode aparecer clinicamente como uma bolha, abrasão ou úlcera superficial.
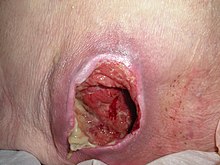
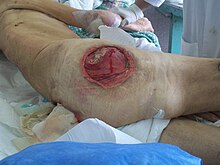
- Grau 3: Perda de todas as camadas de pele, incluindo dano ou necrose da subcutânea de tecido que pode estender-se até, mas não abaixo, o subjacente fáscia . A úlcera de pressão surge clinicamente como uma úlcera aberta e profunda.
- Grau 4: Perda de todas as camadas da pele com destruição extensa, necrose do tecido ou danos aos músculos , ossos ou estruturas de suporte, como tendões ou cápsulas articulares , com ou sem perda de todas as camadas da pele.
O grau de úlcera de pressão não pode melhorar; Mesmo após a cura, o dano permanece, que é preenchido com tecido cicatricial. Uma úlcera de pressão curada de grau 3 é referida como úlcera de pressão de grau 3 - fechada . Outras classificações que usam graduação são a classificação da úlcera por pressão de Campbell e a classificação de gravidade de Daniel.
Grau / estágio (Seiler, 1979)
O médico suíço Walter O. Seiler diferencia quatro graus de úlcera por pressão em relação à profundidade da infiltração e três estágios do estado da ferida:
Profundidade de infiltração:
- Grau 1: vermelhidão que não pode ser afastada
- Grau 2: vermelhidão que não pode ser empurrada, bolhas, defeitos nas camadas superiores da pele
- Grau 3: Defeito do tecido subcutâneo e tecido subjacente (músculos, tendões, ligamentos) até o periósteo (periósteo)
- Grau 4: como o Grau 3, com inflamação do osso (osteomielite)
Condição da ferida:
- Estágio A: ferida limpa, tecido de granulação presente, sem necrose
- Estágio B: ferida necrótica, sem infiltração da área circundante
- Estágio C: como B, mas infiltração do ambiente da ferida, infecção da ferida
Uma divisão em estágios descreve o curso de uma doença com base na aparência e também pode mostrar uma melhora na úlcera de pressão. Outras classificações que utilizam o estadiamento são a divisão das úlceras por pressão de acordo com Torrance (cinco estágios), Surrey (quatro estágios) e Stirling (doze estágios).
Categoria (EPUAP e NPUAP, 2009 e 2014)
A divisão tradicional por gravidade ou estágio, por ex. B. Segundo Shea ou Seiler, implica um desenvolvimento progressivo da doença: A úlcera de pressão progride de grau em grau ou muda de estágio. Uma vez que uma úlcera de pressão não passa automaticamente de um grau ou estágio para o seguinte, foi desenvolvida uma classificação em categorias. O European Pressure Ulcer Advisory Panel (EPUAP) desenvolveu uma classificação em 2009 que compreende quatro categorias.
- Categoria I: vermelhidão que não pode ser afastada na pele intacta
- Categoria II: úlcera de pressão superficial com perda parcial da pele com epiderme e / ou derme danificadas
- Categoria III: Perda de camadas da pele e dano (ou necrose) ao tecido subcutâneo
- Categoria IV: Perda total de pele ou tecido
No entanto, o termo “grau” ou “grau de decúbito” ainda é usado, entre outras coisas porque a codificação CID também usa esse termo.
Em 2014, duas novas classificações foram adicionadas:
- Não pode ser atribuído a nenhuma categoria / estágio: Profundidade desconhecida : Esta é uma perda completa de tecido em que o leito da ferida é coberto por placa ou crostas , de modo que a profundidade real e, portanto, a categoria só pode ser determinada após a remoção da placa . A escara intacta, seca e aderente sem eritema e líquido nos calcanhares não deve ser removida, pois atua como "proteção natural (biológica) para o corpo".
- Suspeita de dano ao tecido profundo: Profundidade desconhecida : Esta é uma área de pele descolorida, mas intacta, ou uma bolha cheia de sangue que se formou como resultado de danos aos tecidos moles subjacentes por pressão ou forças de cisalhamento. Esses danos aos tecidos podem ser difíceis de detectar em pessoas com pele escura. Uma bolha fina ou crosta pode aparecer sobre o leito escuro da ferida. A ferida pode continuar a mudar por baixo e, mesmo com o tratamento ideal, pode progredir rapidamente, expondo camadas adicionais de tecido.
Graduação para codificação ICD
Os graus da codificação CID para a "úlcera de decúbito e zona de pressão" (L89.-) são baseados na classificação de Shea:
- Decúbito de 1º grau: zona de pressão com vermelhidão que não pode ser afastada na pele intacta
- Úlcera de pressão de 2º grau: úlcera de pressão com abrasão, bolha, perda (parcial) de pele
- Úlcera de pressão de 3º grau: úlcera de pressão com perda de todas as camadas da pele
- Escaras de grau 4: úlcera de pressão com necrose de músculos, ossos ou estruturas de suporte
- Decúbito, grau não especificado: úlcera de pressão sem indicação de grau
tratamento
O tratamento consiste principalmente no alívio completo da pressão da parte afetada do corpo por meio de mudanças regulares de posição , cuja freqüência deve ser determinada individualmente. Assim como na profilaxia de decúbito, são utilizadas técnicas de movimento, posicionamento e transferência que são suaves para a pele e o tecido. Além disso, o decúbito é tratado de acordo com os princípios do tratamento de feridas . Se o alívio da pressão não for possível ou apenas inadequadamente possível, a cicatrização da ferida será atrasada ou excluída. Auxiliares para redução de pressão e cuidados com a pele auxiliam na cicatrização de feridas, mas não podem substituir o alívio completo da pressão ou (instruções para) automovimento.
prevenção
Todas as medidas para prevenir úlceras de pressão são chamadas de profilaxia de úlcera de pressão . Para cuidados profissionais na Alemanha, aplica-se o padrão nacional de especialistas para profilaxia de úlcera de pressão .
Para a profilaxia profissional , o grau individual de risco é determinado primeiro ("triagem inicial") e os fatores de risco correspondentes são identificados e, se possível, eliminados. O paciente em risco e os cuidadores (incluindo familiares cuidadores) são incluídos na informação, planejamento e implementação das medidas necessárias; além disso, o paciente ou seu representante legal deve concordar com o procedimento.
A medida prática decisiva é o alívio da pressão de partes do corpo em perigo por mobilização regular , mudanças de posição ou posicionamento do paciente com mobilidade restrita, evitando forças de cisalhamento e com o uso direcionado de auxiliares. Cuidados adequados com a pele e nutrição e hidratação adequadas complementam uma profilaxia eficaz, mas não podem substituir o alívio da pressão.
A situação psicológica das pessoas afetadas não deve ser negligenciada. Você deve ser estimulado por um conceito de cuidado holístico para sua própria motivação, nutrição, mobilização, profilaxia, etc. Os pacientes e seus familiares recebem as informações necessárias e orientações práticas da equipe de enfermagem relevante .
Plano de exercício individual
Para o planejamento das medidas de mobilização individual , primeiramente são registrados o estado real, os recursos de movimento e as deficiências motoras do paciente, que resultam do histórico de cuidados e são observados na realização dos cuidados. Isso inclui uma avaliação de risco para contraturas e quedas, informações sobre a condição da pele, a situação nutricional e qualquer problema de continência, os recursos relevantes para uma profilaxia eficaz (por exemplo, prazer de movimento, aderência), descrição de habilidades existentes ("senta-se no borda da cama sem ajuda "," vira-se de lado ao deitar ") e a aceitação ou rejeição de determinadas posições, posturas e outras medidas. Certas situações ou horas do dia podem levar à aceitação ou rejeição de medidas, por exemplo, o desejo de uma noite de sono tranquila. Possíveis exercícios de movimento ativo ou passivo, bem como treinamento em pé e de equilíbrio estão incluídos nos cuidados , se necessário com a ajuda de fisioterapia . O plano de cuidados contém uma descrição compreensível da transferência e lista as ajudas necessárias (por exemplo, placa deslizante, tapete deslizante, elevador), sapatos ou meias antiderrapantes. Vários cuidadores são necessários para determinadas medidas, dependendo do peso corporal do paciente e sua capacidade de cooperação.
Evitar pontos de pressão
- Promoção do automovimento, mobilização precoce
- Exposição ou preenchimento de locais de predileção , como pontos ósseos salientes
- Suavizando rugas em roupas ou documentos
- Mantenha as superfícies de contato das linhas de entrada e saída (por exemplo, tubo de cateter urinário, linhas de infusão) e pequenas peças livres (por exemplo, tampões de vedação, mangas de cânula)
- Evite roupas e sapatos apertados
- Acolchoamento de órteses justas e braços e pernas protéticos
Ferramentas
Auxiliares para profilaxia de úlcera de pressão devem ter propriedades comprovadas de distribuição e alívio de pressão. Isso inclui pressão alternada ou colchões macios e sistemas de microestimulação . Além disso, inúmeras outras ajudas são oferecidas, incluindo almofadas de vários formatos com diferentes recheios, tapetes deslizantes, peles sintéticas ou peles de carneiro naturais de lã virgem , que, além de aliviar a pressão, devem reduzir as forças de cisalhamento na pele e afastar umidade também. No entanto, o padrão nacional de especialistas de 2010 para profilaxia de úlcera por pressão não avalia a situação do estudo como suficiente para recomendar o uso de peles de ovelha especiais como um auxílio adequado. Em contraste, a diretriz internacional dá uma recomendação restrita para peles de ovelha naturais. Auxiliares como tábuas ou tapetes deslizantes evitam forças de cisalhamento ao mudar de posição. Um levantador é útil ao transferir (mover) pacientes imóveis e pesados.
Para encontrar ajudas adequadas, deve-se primeiro considerar quais objetivos de tratamento e terapia devem ser alcançados para o paciente, e quais deles devem ser alcançados primeiro: Para um paciente com automovimento regular, uma posição supermacia é inadequada , para um paciente debilitado e moribundo, por exemplo, a redução da dor pode ser mais importante do que promover o movimento adequado. O estado geral e nutricional desempenha um papel importante, assim como a presença de problemas respiratórios, contraturas , paralisia, espasticidade e distúrbios de percepção. Além disso, o auxílio deve ser fácil de usar e higiênico de preparar.
Cuidados com a pele
O objetivo dos cuidados com a pele é manter a pele das regiões do corpo ameaçadas de extinção limpa, seca e flexível. Auxiliares de incontinência adequados são particularmente importantes para pacientes com incontinência urinária ou de fezes . As partes do corpo que estão em risco de extinção, que costumam ser expostas à umidade, podem ser protegidas da umidade com produtos especiais, como creme de proteção ou película transparente de proteção para a pele. As excreções devem ser removidas imediatamente. Um limpador de pele com pH neutro é recomendado para limpeza . A fricção forte deve ser evitada; massagens também não são recomendadas.
nutrição
Tanto a desnutrição quanto o baixo peso estão associados à incidência de úlceras de pressão. No entanto, uma dieta balanceada rica em proteínas e vitaminas e a ingestão de líquidos por si só não ajudam a prevenir úlceras de pressão. Mas diminui o risco de desidratação , desnutrição e desnutrição . Os suplementos alimentares não são necessários com uma dieta mista equilibrada. Se o paciente tiver dificuldade para comer ou intolerância, eles podem ser usados para compensar as deficiências.
literatura
- Jennifer Anders et al.: Úlceras de pressão - fisiopatologia e prevenção primária. In: Deutsches Ärzteblatt. Volume 107, 2010, pp. 371-382.
- Rede alemã para o desenvolvimento da qualidade em enfermagem (DNQP, ed.): Profilaxia de úlcera de pressão padrão especializada em enfermagem. 2. Atualização de 2017, incluindo comentários e revisão da literatura. Série de publicações da Rede Alemã para o Desenvolvimento da Qualidade em Enfermagem. Osnabrück ISBN 978-3 Budap9033-2
- Waltraud Steigele: Movimento, mobilização e posicionamento em enfermagem. Dicas práticas para exercícios de movimento e mudança de posições. Springer-Verlag Berlin Heidelberg, 2016 ISBN 978-3-662-47270-5
Links da web
- Versão resumida da diretriz para úlcera de pressão do National Pressure Ulcer Advisory Panel, European Pressure Ulcer Advisory Panel e Pan Pacific Pressure Injury Alliance (2014)
- PflegeWiki.de - decúbito
- Profilaxia de úlcera por pressão padrão especialista em enfermagem, segunda atualização de 2017 (conteúdo e primeiro capítulo)
- Úlcera de decúbito - informações em Gesundheitsinformation.de (oferta online do Instituto de Qualidade e Eficiência em Saúde )
Evidência individual
- ↑ http://dictionary.reference.com/search?q=decubitus (inglês)
- ^ Angelika Bischoff: Obesidade - problemas sérios no caso de uma operação. In: Deutsches Ärzteblatt 2007; 104 (22): A-1560 / B-1382 / C-1322
- ↑ Kerstin Protz: tratamento moderno de feridas. Conhecimentos práticos, normas e documentação. 6ª edição, Urban & Fischer, Munich 2011, p. 73. ISBN 978-3-437-27883-9
- ↑ a b c Eva-Maria Panfil, Gerhard Schröder (Ed.): Cuidado de pessoas com feridas crônicas. 3ª edição. Verlag Hans Huber, Bern 2013, ISBN 978-3-456-85194-5 , p. 201.
- ^ Jenny Phillips: Feridas de pressão (= acesso à educação clínica ). 1ª edição. Churchill Livingston, New York 1997, ISBN 978-0-443-05532-4 .
- ↑ p.17 Grupo de projetos 32 do MDS eV: Decúbito da declaração de política. Em mds-ev.de, junho de 2001 ; acessado em 24 de dezembro de 2018.
- ↑ J. Darrell Shea: Úlceras de pressão: classificação e tratamento. In: Clinical Orthopaedics and Related Research 112, pp. 89-100.
- ↑ Dirk J. Schaefer: Diagnóstico e classificação do decúbito. 56º Seminário do Decúbito de Basileia 2014 ; acessado em 17 de dezembro de 2018
- ↑ a b Eu me importo. Georg Thieme Verlag, Stuttgart 2015, ISBN 978-3-13-165651-3 , p. 401.
- ^ Kerstin Protz: Modern feridas , Urban & Fischer, Munique, 7ª edição 2014, p. 76.
- ↑ Codificação ICD de Dekubutalgeschwürs
- ↑ Úlcera de pressão (decúbito) - tratamento em informationhealth.org ; acessado em 20 de dezembro de 2018
- ↑ Kerstin Protz: tratamento moderno de feridas. Conhecimentos práticos, normas e documentação. 6ª edição, Urban & Fischer, Munich 2011, p. 80. ISBN 978-3-437-27883-9
- ^ Rede alemã para o desenvolvimento da qualidade em enfermagem: profilaxia especialista padrão para úlceras de pressão em enfermagem; 2ª atualização de 2017. (PDF) DNQP, junho de 2017, acessado em 17 de dezembro de 2018 .
- ↑ National Pressure Ulcer Advisory Panel, European Pressure Ulcer Advisory Panel e Pan Pacific Pressure Injury Alliance. Prevenção e tratamento de úlceras de pressão: Guia de referência rápida. Emily Haesler (Ed.). Cambridge Media: Osborne Park, Austrália 2014; Tradução para o alemão Prevenção e tratamento de úlceras de pressão: versão resumida da diretriz. P. 32 ; acessado em 18 de dezembro de 2018.
- ↑ Elke Kuno: Proteção da pele para incontinência: Sour mantém você saudável. Em bibliomed-pflege.de de 28 de outubro de 2016 ; acessado em 18 de dezembro de 2018.
- ↑ Versão resumida da diretriz NPUAP, EPUAP, PPPIA 2014; P.21 ; acessado em 18 de dezembro de 2018.
- ↑ S. Eberhardt, A. Heinemann, W. Kulp, W. Greiner, C. Leffmann, M. Leutenegger, J. Anders, F. Pröfener, U. Balmaceda, O. Cordes, U. Zimmermann, J.-M. Graf von der Schulenburg: Profilaxia e terapia do decúbito. Editor: Agência Alemã para Avaliação de Tecnologia em Saúde do Instituto Alemão de Documentação e Informação Médica, Colônia 2005, página 133 ; acessado em 18 de dezembro de 2018.