Hepatite B.
| Classificação de acordo com CID-10 | |
|---|---|
| B16.- | Hepatite B viral aguda |
| B16.0 | Hepatite B viral aguda com vírus Delta (infecção associada) e com coma hepático |
| B16.1 | Hepatite B viral aguda com vírus delta (infecção associada) sem coma hepático |
| B16.2 | Hepatite B viral aguda sem vírus delta com coma hepático |
| B16.9 | Hepatite B viral aguda sem vírus delta e sem coma hepático |
| B18.0 | Hepatite B viral crônica com vírus Delta |
| B18.1 | Hepatite B viral crônica sem vírus Delta |
| CID-10 online (OMS versão 2019) | |
A hepatite B (anteriormente também hepatite do soro ) é um dos vírus da hepatite B causou (HBV) infecção do fígado , frequentemente aguda (85-90%), por vezes também prossegue cronicamente. Com cerca de 350 milhões de pessoas em cujo sangue o vírus pode ser detectado e nas quais o vírus está permanentemente presente como fonte de infecção , a hepatite B é uma das infecções virais mais comuns em todo o mundo . Anticorpos específicos são detectáveis como um sinal de infecção VHB curada em cerca de um terço da população mundial . A cirrose hepática e o carcinoma hepatocelular podem se desenvolver com base na inflamação crônica do fígado . O tratamento da hepatite B crônica é difícil, por isso a vacinação preventiva é a medida mais importante para evitar a infecção e reduzir o número de portadores do vírus.
história
Uma equipe do Instituto Max Planck da Universidade de Kiel reconstruiu o genoma de cepas europeias de hepatite B da Idade da Pedra . Pela primeira vez, o genoma de um vírus pré-histórico pôde ser obtido. A hepatite B existe na Europa há pelo menos 7.000 anos. No entanto, a origem e a história do desenvolvimento do vírus são desconhecidas. Os pesquisadores examinaram amostras de dentes de 53 indivíduos na Alemanha. Os vírus da hepatite B foram descobertos em três indivíduos e o genoma completo foi recuperado. Duas são da Idade Neolítica, a terceira evidência é da Idade Média. A estrutura do genoma é muito semelhante à do vírus da hepatite B de hoje.
Patógeno
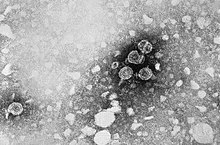
O agente causador da hepatite B, o grande vírus da hepatite B de aproximadamente 42 nm, é um vírus de DNA parcialmente de fita dupla e pertence à família Hepadnaviridae . Para comparação: os glóbulos vermelhos são cerca de 150 vezes maiores, com 7,5 µm de diâmetro.
O genoma de aproximadamente 3200 bp é empacotado em um capsídeo icosaédrico , a proteína do núcleo da hepatite B (= antígeno do núcleo do HBV, HBcAg). Ele cumpre uma função semelhante à do núcleo nas células multicelulares. O capsídeo é circundado por um envelope de vírus composto por uma membrana lipídica celular e proteínas de superfície embutidas do vírus. Essas proteínas de superfície ( HBsAg , antígeno de superfície da hepatite B ) existem em três formas de tamanhos diferentes (L-, M- e S-HBsAg). Durante a multiplicação do HBV nos hepatócitos , outra proteína é geralmente liberada na corrente sanguínea, o antígeno HBV-e (HBeAg, "e" é interpretado como " excretor " em relação à forma solúvel da proteína central do HBV). Um antígeno é uma molécula reconhecida como estranha pelas células imunológicas; O HBeAg é uma proteína central da hepatite B (HBcAg) recém-produzida e, em seguida, reduzida, que é liberada no sangue pelo vírus. O HBV não é citopatogênico, portanto, é produzido em grandes quantidades nas células do fígado sem afetar sua função.
A maioria das proteínas de superfície no sangue não está envolvida na estrutura dos vírus infecciosos (as chamadas partículas Dane), mas estão na forma de filamentos ou partículas esféricas sem cápside e DNA (até 600 μg / ml de proteína HBs ) Cerca de 10.000 vezes mais partículas de HBsAg “vazias” podem ser detectadas no sangue do que partículas de HBV completas. Isso tem consequências importantes para o curso da doença. As partículas desviam o sistema imunológico , semelhante a um sistema de defesa contra mísseis em aeronaves. Para fazer isso, eles ajudam a diagnosticar a hepatite B.
A terapia é muito difícil porque os vírus gravam sua informação genética no DNA dos hepatócitos. Para fazer isso, eles usam intermediários de RNA e, à semelhança do vírus HI, transcriptases reversas ; o HBV está, portanto, intimamente relacionado aos retrovírus reais . A eliminação do vírus da hepatite B do organismo não é possível, o DNA do vírus é parte integrante do DNA das células do fígado e compartilha com elas. Depois de superada uma infecção aguda, ele entra em um estado de repouso, a partir do qual é reativado em caso de deficiência imunológica (por exemplo, após transplantes de órgãos , quimioterapia ou em caso de infecção por HIV ).
Devido à sua semelhança com os retrovírus, alguns medicamentos são eficazes contra o HIV e a hepatite B (os inibidores da transcriptase reversa de nucleosídeos lamivudina e adefovir ).
O RNA intermediário torna o HBV excepcionalmente adaptável para um vírus de DNA. Ele facilmente forma variantes (as chamadas quase espécies ) que subvertem o sistema imunológico ou são resistentes aos medicamentos antivirais.
São conhecidos oito genótipos ( clados ) de HBV , que estão geograficamente distribuídos de forma diferente. O tipo 1 é comum em todo o mundo, mas principalmente nos Estados Unidos , Europa e China . Os tipos 2 e 4 são encontrados principalmente no Japão e em Taiwan . O genótipo 3 é comum na América do Sul. Já na África, os tipos 5, 6, 7 e 8 podem ser encontrados.
distribuição
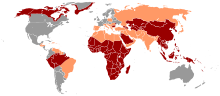
O HBV ocorre em todo o mundo. É endêmico na China, Sudeste Asiático, Oriente Médio, Turquia e grande parte da África. Graças às campanhas de vacinação realizadas há vários anos, a incidência de portadores crônicos do vírus no norte e oeste da Europa, EUA, Canadá, México e regiões do sul da América do Sul caiu para menos de um por cento.
Na Alemanha, em uma pesquisa populacional representativa realizada de 2008 a 2011 em mais de 7.000 adultos com idades entre 18 e 79 anos, 3,9% foram classificados como imunes depois que a infecção por hepatite B foi resolvida; 0,9% tiveram a infecção diminuída, mas o estado imunológico obscuro, 20,1% estavam imunes após a vacinação, 0,5% apresentavam sinais de hepatite B aguda ou crônica.
Os números de casos oficiais do Instituto Robert Koch podem ser encontrados na lista abaixo, com o número real sendo muito maior. Na Alemanha, há muito patrocínio entre viciados em drogas intravenosas , homossexuais e pessoas do mundo árabe e da Turquia. As últimas são freqüentemente infecções congênitas. Na Europa Oriental e Meridional, até 8% da população está cronicamente infectada com o VHB. Metade de todos os portadores de vírus crônicos na Alemanha tem um histórico de migração.
O número de casos relatados ao RKI para a Alemanha evoluiu da seguinte forma desde 2000:
| ano | números de casos relatados |
|---|---|
| 1994 | 5135 |
| 2000 | 4506 |
| 2001 | 2427 |
| 2002 | 14: 25h |
| 2003 | 1308 |
| 2004 | 1258 |
| 2005 | 1236 |
| 2006 | 1186 |
| 2007 | 1004 |
| 2008 | 817 |
| 2009 | 746 |
| 2010 | 768 |
| 2011 | 811 |
| 2012 | 675 |
| 2013 | 687 |
| 2014 | 755 |
| 2015 | 1943 |
| 2016 | 3034 |
| 2017 | 3609 |
| 2018 | 4503 |
| 2019 | 6386 |
transmissão
A infecção por HBV é geralmente parenteral , d. H. por meio de sangue ou outros fluidos corporais contaminados de um portador HBsAg-positivo infectado por meio de lesão ou contato sexual. A infectividade de um portador de vírus depende da concentração do vírus no sangue; Nos chamados portadores altamente virêmicos (10 7 a 10 10 genomas do VHB / ml), os vírus infecciosos também são encontrados na urina , saliva , fluido seminal , secreções lacrimais , bile e leite materno .
Os portais de entrada são geralmente os menores ferimentos na pele ou membrana mucosa . Portanto, a relação sexual desprotegida também é considerada um fator de risco. A infecção também pode ser transmitida a crianças pequenas por meio de arranhões ou mordidas. Mesmo objetos do dia-a-dia, como lâminas de barbear ou tesouras de unha, que costumam causar ferimentos leves, podem transmitir o VHB. Em países onde o barbearia ainda é comum, geralmente há um aumento na frequência de infecções por HBV. Outras opções de transmissão importantes também são lesões graves com contato com sangue z. B. com uso de drogas intravenosas , tatuagem e piercing . No campo médico, o VHB pode ser transmitido por meio de intervenções e lesões cirúrgicas invasivas, por exemplo, de portadores de HBsAg não detectados para pacientes ou de pacientes não testados para equipe médica ou odontológica. A transmissão do VHB através do sangue e produtos sanguíneos durante uma transfusão tornou-se muito rara na Alemanha desde que as doações de sangue foram testadas para anti-HBc, HBsAg e HBV-DNA.
Em áreas endêmicas, a via de transmissão mais importante é a infecção vertical de uma mãe HBsAg-positiva para o filho durante o parto ( perinatal ). 90% da infecção perinatal resulta em infecção crônica da criança.
O risco de infecção por picada de agulha em um paciente com índice HBsAg-positivo conhecido é de cerca de 10-30%. Este risco depende muito da concentração do vírus; abaixo de 10 5 genomas de HBV / ml, tal transmissão não foi comprovada no campo médico. Este z. B. o limite já estabelecido na Grã-Bretanha é de grande importância no emprego de portadores de HBsAg na área médica.
Curso clínico
Hepatite B aguda
Cerca de 2/3 de todas as infecções ocorrem sem sinais clínicos (assintomáticos), i. H. Após um período de incubação de um a seis meses, apenas cerca de um terço dos infectados apresentam os sinais clássicos de hepatite , como amarelecimento da pele e da esclera ( icterícia ), urina escura, dores no corpo, dor na parte superior do abdômen, náuseas, vômitos e diarreia. Freqüentemente, após cursos assintomáticos, uma leve fadiga é indicada ou um aumento nas enzimas hepáticas ( transaminases ) é descoberto por acaso; essa infecção geralmente só pode ser reconhecida por sorologia .
Como regra, a hepatite B aguda não complicada cura clinicamente após duas a seis semanas; a detecção de anticorpos contra HBsAg (anti-HBs) indica isso. Com o desaparecimento do HBsAg e o surgimento do anti-HBs (soroconversão), o risco de infecção acabou.
A hepatite B aguda raramente pode ter um curso mais grave com viremia alta , em que a coagulação do sangue é prejudicada e o cérebro é danificado ( encefalopatia ); terapia com um análogo de nucleosídeo (por exemplo, lamivudina ) ou análogo de nucleotídeo é recomendada aqui. No caso mais grave, cerca de 1% dos cursos sintomáticos levam a um curso com risco de vida (em horas a alguns dias), a chamada hepatite fulminante . Nesse caso, o rápido desaparecimento do HBsAg e o encolhimento do fígado são considerados sinais desfavoráveis; terapia medicamentosa e cuidados médicos intensivos com possibilidade de transplante de fígado são necessários. A administração de interferon é contra - indicada em todas as formas de hepatite B aguda .
Hepatite B crônica
Em muitos casos, a infecção pelo vírus da hepatite B passa despercebida e sem sintomas. Por definição, fala-se em hepatite B crônica se os sintomas de uma inflamação do fígado causada pelo HBV, bem como os marcadores virais correspondentes (resultado HBsAg positivo ) persistem por mais de seis meses. A cronicidade é a principal complicação da hepatite B, a frequência depende da idade no momento da infecção a partir. Ela pode se desenvolver após a hepatite B aguda ou ser principalmente crônica. A taxa de cronificação é mais alta em recém-nascidos e diminui constantemente com o aumento da idade. Os recém-nascidos tornam-se portadores crônicos do vírus em mais de 90% dos casos quando infectados. Mesmo em pacientes de quatro anos, metade de todas as infecções são crônicas. Crianças mais velhas, adolescentes ou adultos tornam-se crônicos em cerca de 3–5% dos casos.
Em cerca de um quarto de todas as doenças crônicas da hepatite B, pode-se observar um curso crescente (progressivo) da doença, que freqüentemente leva a danos conseqüentes consideráveis, como carcinoma de células hepáticas ou cirrose hepática . O mais tardar quando ocorrerem alterações na consciência (a chamada encefalopatia hepática ), o paciente deve ser transferido para um centro de doenças hepáticas.
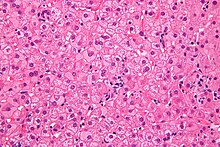
Os chamados hepatócitos de vidro de leite são histopatologicamente característicos da infecção por hepatite B crônica . Devido à hiperplasia do retículo endoplasmático liso (SER, de Inglês suavizar ), induzida por um aumento massivo no material de envelope do vírus (HBs antigénio), o citoplasma de estas células hepáticas aparece pálido, eosinofílica , finamente granulado, homogénea, fosco -como sob o microscópio . Em contraste, certas outras formas de hiperplasia de SER devem ser diferenciadas, pois podem surgir da indução de drogas ( dissulfiram , barbitúricos ) ou outros quadros clínicos (por exemplo, doença de Lafora ). No estágio agudo da hepatite B, os hepatócitos de vidro de leite não podem ser detectados.
Uma forma maligna após a infecção por hepatite B tem uma taxa de mortalidade de 0,5–1%. Cerca de cinco por cento dos infectados pelo VHB, além da hepatite D, estão doentes.
O HBV pertence ao vírus Epstein-Barr (EBV), ao vírus da hepatite C (HCV), ao papilomavírus humano (HPV), ao vírus linfotrópico T humano 1 (HTLV-1) e ao vírus do herpes humano 8 (HHV -8, também o vírus do herpes sarcoma de Kaposi, KSHV) a um grupo de vírus humanos que são responsáveis por 10 a 15 por cento de todos os cânceres em todo o mundo . Estima-se que aproximadamente 50% dos cânceres de fígado sejam causados pelo VHB. Um estudo de coorte na China com cerca de 500.000 participantes mostrou que a hepatite B crônica também pode aumentar o risco de outros tipos de câncer, especialmente os do trato gastrointestinal .
reativação
Devido a novas terapias no tratamento de leucemia e imunossupressão após um transplante de órgão , uma reativação de uma infecção VHB antiga e clinicamente curada foi observada em casos individuais nos últimos anos. Reativações do VHB na AIDS em estágio avançado (C3) também foram descritas. Em alguns casos, a infecção pelo VHB já havia sido reativada décadas atrás, e os pacientes anteriormente apresentavam o padrão sorológico clássico de uma infecção antiga (anti-HBc e anti-HBs positivos, ver diagnóstico). Essa reativação costuma ser muito difícil, especialmente se, após a reativação, a imunossupressão for reduzida e o fígado for rapidamente destruído pela defesa imunológica que então ocorre, como na hepatite fulminante. O aparecimento de tais sintomas após a redução da imunossupressão (por exemplo, após a conclusão da quimioterapia ou após uma terapia de HIV bem-sucedida) também é chamada de síndrome de reconstituição imunológica .
Pacientes após transplante de rim , transplante de medula óssea e pacientes com leucemia mielóide aguda estão particularmente sob risco de reativação . O tratamento com um análogo de nucleosídeo por várias semanas a meses é aconselhável se a reativação for comprovada.
O fenômeno de reativação ilustra mais uma vez o fato de que o HBV, como um retrovírus real, pode entrar em um estado dormente e não é eliminado de todas as células. No geral, entretanto, a reativação é uma ocorrência muito rara.
diagnóstico
Existem duas formas principais de hepatite B, a hepatite B aguda, que está completamente curada após seis meses, no máximo, e a hepatite B crônica. A hepatite B crônica surge de uma doença aguda que não cicatrizou, pode durar décadas e a cirrose do fígado ou um carcinoma hepatocelular (CHC). O respectivo diagnóstico é feito através de três componentes principais que são pesquisados:
- Antígenos de vírus (ou seja, o próprio vírus ou suas proteínas ): Se os antígenos de vírus (HBs-Ag, HBe-Ag) ainda forem encontrados, a infecção não acabou: haverá hepatite B aguda ou crônica ou, no melhor dos casos, se apenas o HBs-Ag for detectável e o paciente for saudável, um chamado status de portador de HBs. Pacientes com HBe-Ag no sangue são altamente contagiosos; Porém, mesmo com o HBs-Ag isolado no sangue, existe o risco de infecção.
- Anticorpos (que formam nossa defesa contra ele): Anti-HBs são sinais de cura. Eles também podem ser encontrados após uma vacinação contra hepatite B bem-sucedida. Portanto, eles indicam imunidade à hepatite B. O anti-HBc-IgM sugere a presença de hepatite aguda. O anti-HBc-IgG pode ser encontrado tanto no estágio agudo posterior quanto após a cura. O anti-HBe pode ocorrer durante a fase de cura da hepatite aguda. Sua ocorrência na hepatite crônica indica uma melhora e um risco reduzido de infecção.
- DNA do vírus (ácido desoxirribonucléico, ou seja, material genético do vírus): No passado, a medição do DNA era usada na hepatite B para diagnosticar casos obscuros e para avaliar o risco de infecção. Hoje a medição também é importante para o diagnóstico e acompanhamento das hepatites crônicas. Pouco DNA viral no sangue sugere uma infecção latente, muito DNA sugere hepatite crônica ativa.
| anti-HBc | anti-HBs | Antígeno HBs | anti-HBe | Antígeno HBe | DNA de HBV | interpretação |
|---|---|---|---|---|---|---|
| neg. | pos. | (neg.) | (neg.) | (neg.) | (neg.) | Condição após vacinação |
| pos. | pos. | (neg.) | (neg./pos.) | (neg.) | (neg.) | infecção antiga, clinicamente curada |
| pos. | (neg.) | pos. | neg. | pos. | alta pos. | infecção altamente virêmica |
| pos. | (neg.) | pos. | pos. | neg. | pos. | infecção virêmica baixa |
| pos. | (neg.) | pos. | neg. | neg. | alta pos. | “HBe minus mutant”, mutação pré-core |
| anti-HBc | anti-HBs | Antígeno HBs | anti-HBe | Antígeno HBe | DNA de HBV | interpretação |
|---|---|---|---|---|---|---|
| pos. | neg. | neg. | neg. | neg. | neg. | "Positividade isolada de anti-HBc": reação de teste inespecífica ou infecção curada muito antiga |
| pos. | neg. | neg. | pos. | neg. | neg. | infecção antiga curada com perda de anti-HBs ou reatividade cruzada inespecífica |
| neg. | pos. | pos. | neg. | neg. | neg. | reação de teste geralmente inespecífica do teste de HBsAg ou muito raramente resulta alguns dias após uma vacinação repetida |
| neg. | neg. | pos. | neg. | neg. | pos. | Anti-HBc ausente: constelação frequente no caso de infecção de uma pessoa não imunocompetente ou no caso de infecção congênita |
terapia
Na fase aguda (ou seja, nos primeiros meses após a infecção), a hepatite B geralmente é tratada apenas sintomaticamente, pois a doença cura por conta própria em 90-95% dos casos.
Existem duas classes de medicamentos disponíveis para a hepatite B crônica:
- Interferon alfa ( 2-a ou 2-b) , preferencialmente interferon peguilado (peginterferon) alfa 2-a , que é injetado uma vez por semana. Os interferons estimulam o sistema imunológico para que ele combata o vírus com mais eficácia.
- Nucleosídeos ou análogos de nucleotídeos que são tomados diariamente na forma de comprimidos. Estes incluem lamivudina , adefovir , entecavir , telbivudina e tenofovir . Esses ingredientes ativos evitam que o vírus se multiplique.
Outros ingredientes ativos estão sendo testados em estudos. No entanto, essas terapias não são curativas , portanto, não se espera uma eliminação completa do vírus. Em vez disso, o objetivo da terapia é aliviar o curso da hepatite B crônica e reduzir o risco de efeitos a longo prazo. Raramente (até três por cento) durante a terapia com (peg) interferon ou outros ingredientes ativos, o HBsAg também pode desaparecer do sangue e os anticorpos anti-HBs aparecem como uma reação imunológica, que é equivalente a uma cura.
Qual paciente precisa ser tratado quando e com qual medicamento varia de caso para caso. Se o curso for muito leve, a hepatite B crônica geralmente é apenas observada. No entanto, se houver evidência de danos ao fígado ou outros fatores de risco, a terapia é muito importante (a partir de agosto de 2008). Isso deve ser avaliado por um especialista caso a caso.
A hepatite B crônica ativa deve ser tratada, na qual a carga viral de HB é superior a 2.000 UI / ml, um aumento das transaminases (um parâmetro da função hepática) em mais do que o dobro, mostrando histologicamente atividade inflamatória e ultrassonograficamente, biópsia ou através de fibrose Fibroscan ou a cirrose do fígado é evidente. Se esses critérios diagnósticos não existirem, os afetados são referidos como portadores inativos e apenas uma observação é necessária inicialmente.
vacinação
Você pode vacinar ativa e passivamente contra a hepatite B. A administração pré-exposição a pessoas em risco, por outro lado, não ocorre mais.
Imunização ativa
A vacinação ativa consiste em uma expressão geneticamente expressa em células de levedura, um componente do envelope viral, o antígeno HBs. O corpo torna-se ativo, construindo moléculas de defesa (imunoglobulinas) contra substâncias estranhas para destruí-las. Após três vacinações, as células imunológicas sabem o que é o vírus e podem combatê-lo se houver uma infecção real. Ao contrário de outras opiniões, nenhum vírus real é administrado na vacinação contra a hepatite B.
Para a imunização básica, a vacinação é realizada três vezes:
- Vacinação (semana zero)
- Vacinação (cerca de 1 mês depois)
- Vacinação (seis meses a um ano após a primeira vacinação)
Uma taxa de soroconversão ligeiramente mais alta nos primeiros meses após a vacinação pode ser alcançada com um esquema de vacinação diferente. As três primeiras vacinações são realizadas a cada 4 semanas, seguidas de um ano após a primeira vacinação e uma quarta vacinação.
Para verificar o sucesso da vacinação, o anti-HBs deve ser determinado 4–8 semanas após a conclusão da vacinação primária (vacinação bem-sucedida: anti-HBs ≥ 100 UI / l). Nenhuma outra vacinação de reforço é necessária após a vacinação bem-sucedida (exceção: pacientes com imunodeficiência, possivelmente pessoas com risco individual de exposição particularmente alto). O número de não respondentes é de cerca de 5 por cento.
Como você só pode ser infectado com hepatite D se já tiver hepatite B, a vacinação contra hepatite B também protege contra o vírus da hepatite D. Também existe uma vacina combinada que protege contra a hepatite A.
Em 1992, a Organização Mundial da Saúde solicitou a todos os estados membros que incluíssem a vacinação contra a hepatite B nos programas nacionais de vacinação de rotina. Em Taiwan, a vacinação universal contra o VHB reduziu significativamente a taxa de câncer de fígado.
Imunoprofilaxia passiva e vacinação simultânea
Com a vacinação passiva , hiperimunoglobulinas (HGIB) são injetadas; imunoglobulinas prontas que ajudam o sistema imunológico a combater os vírus. É administrado junto com uma vacina ativa após o contato com o material infectado ( profilaxia pós-exposição , especialmente no hospital: ferimentos por agulha, contato com a membrana mucosa, secreções contendo sangue, etc., com vacinação ativa se o anti-HBs for inferior a 100 UI / le administração de imunoglobulina se o anti-HBs for inferior a 10 UI / l). Com essa chamada profilaxia passiva-ativa simultânea, também chamada de vacinação simultânea, os HGIBs devem ser administrados nas primeiras quatro horas, no máximo 48 horas.
As imunoglobulinas também devem ser administradas a recém-nascidos de mães positivas para hepatite B até 12 horas após o contato ou nascimento. O risco ( perinatal ) de infecção nessas mães é de cerca de 90%. Esta proteção de vacinação é concluída para recém-nascidos de acordo com o esquema de vacinação normal (0 - 1 º - 6 º mês). A vacinação simulan produz uma resposta imune em mais de 90% dos vacinados.
Alemanha
A vacinação (imunização ativa) é para todos os bebês e crianças do Comitê Permanente de Vacinação ( recomendado STIKO ), e que desde 1995
Como em alguns outros países europeus, a imunização básica tem sido implementada desde 2020 usando o chamado "esquema 2 + 1" (vacinação no 2º e 4º mês, finalmente no 11º mês), desde que as vacinações individuais sejam realizadas e nos horários recomendados, o esquema de vacinação é concluído a tempo. A vacinação é geralmente uma vacina de combinação, e. B. um hexavalente . Em bebês prematuros, uma dose adicional da vacina é recomendada aos 3 meses de idade (o chamado “esquema 3 + 1”).
Além disso, pessoas nas profissões de cura e enfermagem, bem como agentes funerários, tanatologistas e lavadores de cadáveres , funcionários em patologia, pacientes em diálise , pessoas promíscuas , viciados em drogas e viajantes para áreas de risco não devem ficar sem proteção vacinal. A vacinação contra hepatite B é um benefício do seguro saúde para crianças, adolescentes e pessoas pertencentes a um grupo de risco; alguns seguros de saúde reembolsam o custo de uma vacinação para viagens como um benefício legal.
Áustria
Na Áustria, a vacinação básica é realizada para todos os bebês a partir do terceiro mês de vida - geralmente com uma vacina combinada seis vezes - caso contrário, a vacinação básica para as crianças não vacinadas anteriormente é realizada como parte da vacinação escolar na idade de onze. Presume-se que, após uma imunização primária completa (em respondentes), a proteção contra complicações de uma infecção por hepatite B é garantida pela reativação das células de memória específicas , mesmo que os anticorpos da vacina tenham desaparecido. A vacinação escolar contra a hepatite B deve, portanto, ser dispensada quando os primeiros bebês vacinados atingirem essa idade, pois os especialistas atualmente não recomendam uma vacinação de reforço para os jovens que são vacinados.
Efeitos colaterais
Em geral, a vacinação é muito bem tolerada. Ocasionalmente, haverá vermelhidão, inchaço ou uma leve dor no local da vacinação. Reações gerais como febre, dor de cabeça, fadiga e problemas nas articulações são menos comuns. Reações anafiláticas ou alérgicas ( vasculite , urticária , queda da pressão arterial) também foram observadas em casos isolados .
Uma relação causal com doenças neurológicas (por exemplo, síndrome de Guillain-Barré , encefalite , neurite óptica) ou outros sintomas (por exemplo , trombocitopenia , artrite , eritema multiforme ) nunca foi confirmada; existem relatos de casos individuais em que se suspeita de coincidência acidental.
Se a esclerose múltipla assintomática (EM) pode ser desencadeada pela vacinação contra o VHB, tem sido repetidamente discutido em estudos e relatos de casos individuais. Isso foi desencadeado por vários casos de MS entre jovens na França em 1997 e 1998, o tempo foi observado após a vacinação contra o VHB. Uma conexão causal não foi comprovada cientificamente. Um estudo de 2004 supostamente encontrou um risco três vezes maior de MS devido à vacinação contra o VHB; No entanto, foi criticado (inclusive pela Organização Mundial da Saúde OMS) como enganoso e insignificante devido a erros metodológicos: No estudo, apenas os pacientes com esclerose múltipla foram questionados sobre quantos deles haviam sido vacinados contra a hepatite B nos três anos anteriores à sua Diagnóstico de EM (isso só se aplica a onze dos 713 pacientes originais com EM). Quantas pessoas saudáveis foram vacinadas contra a hepatite B e não desenvolveram EM não foi examinada a fim de fornecer uma estrutura para comparação. Um grande número de outros estudos com grandes populações de pacientes não mostra nenhuma relação causal entre a vacinação e a ocorrência de EM ou um risco aumentado de recidivas. Pelo contrário, a análise dos dados dos segurados da Baviera mostrou que as pessoas que sofrem de EM foram vacinadas com menos frequência cinco anos antes deste diagnóstico do que um grupo de comparação sem EM.
Contra-indicações
Não há contra-indicação específica conhecida para a vacinação contra o VHB. Mulheres grávidas podem ser vacinadas; no primeiro trimestre, entretanto, isso só deve ser feito se a vacinação for necessária.
Requisito de relatório
Na Alemanha, toda hepatite viral aguda (incluindo hepatite B aguda) deve ser relatada pelo nome, de acordo com a Seção 6 da Lei de Proteção contra Infecções (IfSG) . Trata-se da suspeita de uma doença, a doença e a morte. Além disso, qualquer evidência do vírus da hepatite B deve ser relatada pelo nome, de acordo com a Seção 7 do IfSG.
Na Áustria, após o § 1 1 para. Epidemics Act 1950 de suspeita, doença e mortes por hepatite infecciosa (hepatite A, B, C, D, E) , incluindo hepatite B, de notificação obrigatória .
Também na Suíça está sujeita a hepatite B do requisito de notificação e que após a Epidemics Act (EpG) em conexão com o Regulamento de epidemias e Anexo 1 do Regulamento de EDI sobre a notificação de observações de doenças transmissíveis do homem . Meldekritien para esta mensagem por médicos, hospitais, etc. são um achado analítico laboratorial positivo e o pedido do médico cantonal ou do médico cantonal relata o caso. Os laboratórios devem relatar resultados laboratoriais positivos para o vírus da hepatite B, de acordo com o Apêndice 3 da portaria EDI mencionada acima.
literatura
- Diretriz S3 para infecção pelo vírus da hepatite B - profilaxia, diagnóstico e terapia da Sociedade Alemã de Doenças Digestivas e Metabólicas (DGVS). In: AWMF online (em 31 de janeiro de 2011)
- Baruch S. Blumberg : Hepatite B: a caça a um vírus assassino. Princeton 2002.
- Archaeology in Germany (AiD) 04/2018, p. 4.
- Hartwig Klinker: Infecções por vírus. In: Marianne Abele-Horn (Ed.): Antimicrobial Therapy. Apoio à decisão no tratamento e profilaxia de doenças infecciosas. Com a colaboração de Werner Heinz, Hartwig Klinker, Johann Schurz e August Stich, 2ª edição revisada e ampliada. Peter Wiehl, Marburg 2009, ISBN 978-3-927219-14-4 , pp. 297-299.
- Wolfram H. Gerlich: Virologia Médica da Hepatite B: como tudo começou e onde estamos agora . In: Virology Journal . fita 10 , 2013, ISSN 1743-422X , p. 239 , doi : 10.1186 / 1743-422X-10-239 , PMID 23870415 .
Links da web
- Hepatite B - informações do Instituto Robert Koch
- Site do Centro Nacional de Referência para a hepatite B e D Vírus ( Institute for Medical Virology Giessen )
- Hepatite de rede de competência
- Diagnóstico da hepatite B . Dicionário de laboratório
- Recomendação de vacinação do Stiko. (PDF) Boletim Epidemiológico 36/2013
- Hepatite B em www.aidshilfe.de der Deutschen AIDS-Hilfe e. V.
Evidência individual
- ↑ gestão e tratamento de pacientes com hepatite B . doi : 10.1016 / S0213-005X (16) 30219-1 .
- ↑ Ben Krause-Kyora et ai:. Neolítico e genomas de vírus medievais revelar evolução complexo de hepatite B . In: eLife . fita 7 , 10 de maio de 2018, doi : 10.7554 / eLife.36666 , PMID 29745896 , PMC 6008052 (texto completo gratuito).
- ↑ Gholamreza Darai, Michaela Handermann et al.: Lexicon of Infectious Diseases. 4ª edição. Springer, 2011, ISBN 3-642-17158-3 , p. 372. Visualização restrita na pesquisa de livros do Google
- ↑ Jornal dos médicos: Cura após a terapia da hepatite B? .
- ↑ também chamado incorretamente de "envelope" e "precoce"; veja Virologia Médica da Hepatite B: como tudo começou e onde estamos agora . PMC 3729363 (texto completo gratuito)
- ↑ uma b c d e f g h i j k l m n o Wolfgang Jilg: Hepatite B . In: Heinz Spiess, Ulrich Heininger, Wolfgang Jilg (Hrsg.): Impfkompendium . 8ª edição. Georg Thieme Verlag, 2015, ISBN 978-3-13-498908-3 , p. 185 ff .
- ↑ A. Erhardt, WH Gerlich: Hepatitis B virus. In: Wolfram H. Gerlich (Ed.): Medical Virology. 2ª edição, Georg Thieme Verlag, 2010, ISBN 3-13-113962-5 , p. 373. Visualização restrita na pesquisa de livros do Google
- ↑ C. Poethko-Müller et al.: A Soroepidemiologia das Hepatites A, B e C na Alemanha Resultados do Estudo sobre Saúde de Adultos na Alemanha (DEGS1) . (PDF; 610 kB) In: Federal Health Gazette - Health Research - Health Protection 56: pp. 707–715 (2013).
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) de 23 de janeiro de 1996.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 18 de janeiro de 2002.
- ↑ Boletim Epidemiológico No. 3 do RKI (PDF) 17 de janeiro de 2003.
- ↑ Boletim Epidemiológico nº 2 do RKI (PDF) de 16 de janeiro de 2004.
- ↑ Boletim Epidemiológico nº 2 do RKI (PDF) 14 de janeiro de 2005.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) de 20 de janeiro de 2006.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 19 de janeiro de 2007.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 18 de janeiro de 2008.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 19 de janeiro de 2009.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 25 de janeiro de 2010.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 24 de janeiro de 2011.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 23 de janeiro de 2012.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 21 de janeiro de 2013.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 20 de janeiro de 2014.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 19 de janeiro de 2015.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 20 de janeiro de 2016.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 18 de janeiro de 2017.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 17 de janeiro de 2018.
- ↑ Boletim Epidemiológico nº 3 do RKI (PDF) 17 de janeiro de 2018.
- ↑ a b Boletim Epidemiológico nº 3 do RKI (PDF) de 16 de janeiro de 2020.
- ↑ a b Hartwig Klinker: Akute Hepatitis B. 2009, p. 297.
- ↑ a b Helmut Denk , HP Dienes et al.: Patologia do fígado e do trato biliar . Springer, Berlin 2014, ISBN 978-3-642-62991-4 .
- ^ Henryk Dancygier: Hepatologia clínica: Fundamentos, diagnóstico e terapia de doenças hepatobiliares . Springer, Berlin 2003, ISBN 3-540-67559-0 .
- ↑ D. Martin, JS Gutkind: Vírus associados a tumores humanos e novos insights sobre os mecanismos moleculares do câncer . In: Oncogene . 27, No. 2, 2008, pp. 31-42. PMID 19956178 .
- ↑ Massimo Levrero, Jessica Zucman-Rossi: Mecanismos de carcinoma hepatocelular induzido por HBV . In: Journal of Hepatology . fita 64 , 1 Supl, abril de 2016, ISSN 1600-0641 , p. S84 - S101 , doi : 10.1016 / j.jhep.2016.02.021 , PMID 27084040 .
- ^ Ci Song e outros: Associações entre a infecção do vírus da hepatite B e o risco de todos os tipos de câncer . In: rede JAMA aberta . fita 2 , não. 6 , 5 de junho de 2019, ISSN 2574-3805 , p. e195718 , doi : 10.1001 / jamanetworkopen.2019.5718 , PMID 31199446 , PMC 6575146 (texto completo livre).
- ↑ Hartwig Klinker: Acute Hepatitis B. 2009, p. 297.
- ↑ RKI - Boletim Epidemiológico 34/2015 rki.de (PDF)
- ↑ Organização Mundial da Saúde: Programas e Projetos: Hepatite B. (Inglês).
- ↑ Mei-Hwei Chang et al.: Diminuição da incidência de carcinoma hepatocelular em vacinados contra hepatite B: um estudo de acompanhamento de 20 anos . In: Journal of the National Cancer Institute . fita 101 , não. 19 , 7 de outubro de 2009, p. 1348-1355 , doi : 10.1093 / jnci / djp288 , PMID 19759364 .
- ↑ Marianne Abele-Horn: terapia antimicrobiana. Apoio à decisão no tratamento e profilaxia de doenças infecciosas. Com a colaboração de Werner Heinz, Hartwig Klinker, Johann Schurz e August Stich. 2ª edição revisada e ampliada. Peter Wiehl, Marburg 2009, ISBN 978-3-927219-14-4 , p. 322 f.
- ↑ H. Renz-Polster, S. Krautzig: Basic textbook internal medicine 4ª edição, 2006, p. 649 ff.
- ↑ www.frauenaerzte-im-netz.de ( Memento do originais de 07 de abril de 2013 na Internet Archive ) Info: O arquivo de ligação foi inserido automaticamente e ainda não foi marcada. Verifique o link original e o arquivo de acordo com as instruções e, em seguida, remova este aviso. .
- ↑ Boletim Epidemiológico 26/2020. In: RKI. 25 de junho de 2020, acessado em 31 de dezembro de 2020 .
- ↑ Vacinação contra hepatite B: A duração da proteção da vacinação é suficiente para considerar a vacinação na infância? de acordo com a "Medicina e Enfance" 2001 ( lembrança do originais de 30 de dezembro de 2006, no Internet Archive ) Info: O arquivo de ligação foi inserido automaticamente e ainda não foi marcada. Verifique o link original e o arquivo de acordo com as instruções e, em seguida, remova este aviso. .
- ↑ a b M. Cornberg, U. Protzer: Profilaxia, diagnóstico e terapia da infecção pelo vírus da hepatite B (HBV) . In: Journal of Gastroenterology . fita 45 , não. 6 , junho de 2007, p. 525-574 , doi : 10.1055 / s-2007-963232 , PMID 17554641 ( PDF ( memento de 1 de fevereiro de 2014 no Internet Archive ) [acessado em 9 de novembro de 2016]). Profilaxia, diagnóstico e terapia do vírus da hepatite B (VHB) ( lembrança do originais de 1 de Fevereiro de 2014 o Internet Archive ) Info: O arquivo de ligação foi inserido automaticamente e ainda não foi marcada. Verifique o link original e o arquivo de acordo com as instruções e, em seguida, remova este aviso.
- ↑ Miguel A. Hernán et al.: Vacina recombinante contra hepatite B e o risco de esclerose múltipla: um estudo prospectivo . In: Neurology . fita 63 , nº 5 , setembro de 2004, p. 838-842 , PMID 15365133 .
- ↑ Perguntas frequentes sobre vacinas contra hepatite B e esclerose múltipla. In: CDC. 20 de agosto de 2020, acessado em 12 de maio de 2021 .
- ↑ Existe uma conexão entre a vacinação contra a hepatite B e a esclerose múltipla? In: RKI. 22 de fevereiro de 2018, acessado em 12 de maio de 2021 .
- ^ Mia Topsøe Milão, Jette Lautrup Frederiksen: Vacinas e esclerose múltipla: uma revisão sistemática . In: Journal of Neurology . fita 264 , no. 6 , 1º de junho de 2017, p. 1035-1050 , doi : 10.1007 / s00415-016-8263-4 .
- ^ Julia Stowe e outros: As vacinas desencadeiam doenças neurológicas? Avaliação Epidemiológica da Vacinação e Doenças Neurológicas Usando Exemplos de Esclerose Múltipla, Síndrome de Guillain-Barré e Narcolepsia . In: CNS Drugs . fita 34 , nº 1 , 1º de janeiro de 2020, p. 1–8 , doi : 10.1007 / s40263-019-00670-y , PMID 31576507 , PMC 7224038 (texto completo livre).
- ↑ Susanne Gallus: A vacinação não causa esclerose múltipla. Medical Tribune , 23 de setembro de 2019, acessado em 24 de agosto de 2021 .
- ↑ Posso ser vacinado durante a gravidez e amamentação? In: RKI. 26 de março de 2020, acessado em 23 de agosto de 2021 .