Ventilação CPAP

O CPAP , incluindo CPAP (abreviação de pressão positiva contínua nas vias aéreas ) é um modo de ventilação , a respiração espontânea do paciente com uma pressão positiva permanente, enquanto a inspiração e a expiração são mantidas ( PEEP combinada). O paciente pode determinar sua profundidade respiratória , freqüência respiratória e também o fluxo ( fluxo de ar) por si mesmo. O pré-requisito para o uso da ventilação CPAP é a capacidade do paciente de respirar por conta própria. A ventilação CPAP é usada em terapia intensiva e medicina de emergência (então combinada com respiração espontânea assistida ) como uma aplicação em pacientes intubados ou ventilados não invasivamente , mas também em ambiente ambulatorial como uma terapia para apneia do sono .
estrutura técnica
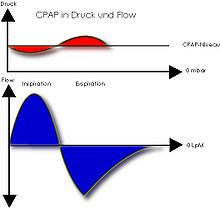
Um paciente é conectado a um ventilador por meio de um sistema de mangueiras . Uma pressão acima da pressão atmosférica é gerada no sistema de mangueiras e, posteriormente, nas vias aéreas e nos alvéolos . Essa sobrepressão torna mais fácil inspirar , mas torna mais difícil expirar , pois você tem que trabalhar contra o aumento da pressão. Essa pressão mais elevada está presente no sistema de ventilação de forma contínua (fluxo contínuo CPAP e válvula PEEP) ou com fluxo inspiratório variável (fluxo de demanda CPAP com válvula proporcional).
A ventilação CPAP está disponível como um método de ventilação invasivo , ou seja, por meio de um tubo ou tubo de traqueostomia , e como ventilação não invasiva , ventilação não invasiva (NIV) , ou seja, por meio de uma máscara (por exemplo, máscara para boca e nariz, máscara nasal , Máscara facial, máscara oral ou capacete) possível.
efeito
A pressão positiva gerada nas vias aéreas e nos pulmões aumenta a capacidade residual funcional (ou seja, a quantidade de ar que permanece nos pulmões após a expiração). O colapso expiratório final dos alvéolos e pequenas vias aéreas é evitado. A formação de atelectasia é parcialmente prevenida ou a atelectasia é reaberta ( recrutamento , recrutamento alveolar , principalmente recrutamento ), aumentando assim a área de difusão dos alvéolos e reduzindo os shunts direita-esquerda do trato vascular pulmonar. Como resultado, o CPAP melhora a relação ventilação / perfusão, oxigenação e reduz o trabalho respiratório.
NIV CPAP
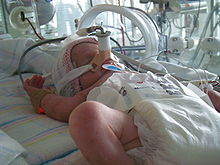
No caso da ventilação não invasiva (VNI), o paciente recebe uma máscara que, dependendo do desenho, cobre a região do nariz / boca, cobre todo o rosto ou é construída como um capacete completo. Esta máscara tem um aperto relativo e o ar inalado é disponibilizado através dela. Além disso, o CPAP puramente nasal (nCPAP) também é usado em neonatologia, usando máscaras nasais ou prongas nasais (cânula nasal ).
Semelhante à ventilação invasiva, que ocorre por meio de um tubo endotraqueal ou cânula traqueal , vários métodos de ventilação também podem ser usados com a VNI (descrevendo várias interações entre o paciente e o ventilador na tecnologia de ventilação).
Os pacientes toleram a ventilação CPAP de maneira muito diferente. Com a ventilação por máscara e o uso de PEEP , geralmente é administrada uma leve sedação para aumentar a tolerância a essa medida e, assim, tornar a situação mais suportável para o paciente. No entanto, a sedação não deve ser muito forte, caso contrário, o impulso respiratório pode ser perdido e o paciente pode desistir da respiração independente.
A NIV é sempre indicada quando um paciente com respiração reduzida precisa de suporte o mais suave possível, por ex. B. com edema pulmonar cardíaco incipiente , pneumonia moderada (pneumonia) ou DPOC (doença pulmonar obstrutiva crônica). Para o último, a ventilação CPAP pura é frequentemente desfavorável. Em vez disso, um suporte respiratório adicional é indicado para aliviar os músculos respiratórios e dar-lhes tempo para se regenerarem.
A VNI muitas vezes economiza a intubação , o que acarreta tempos de ventilação mais longos e, conseqüentemente, uma internação hospitalar mais longa com custos correspondentemente crescentes, e remove o paciente de seu ambiente normal por mais tempo.
O uso de dispositivos cria a possibilidade, por um lado, e a necessidade de controlar a respiração, por outro. Se a máscara não estiver completamente vedada, há uma perda constante de pressão positiva e ar respirável do sistema de ventilação, que só pode ser parcialmente compensada pelo dispositivo de ventilação. Como sempre, a tolerância de erro das medições também deve ser levada em consideração aqui.
Apesar da umidificação obrigatória do ar respirável, a boca e o nariz ressecam. A máscara deve, portanto, ser retirada regularmente, o que depende por um lado da necessidade e urgência da ventilação e, por outro lado, da desidratação da mucosa oral e nasal e varia muito de pessoa para pessoa. Como as máscaras são fixadas o mais próximo possível da cabeça, há também o risco de úlceras de pressão (úlceras de pressão ) como doenças concomitantes.
CPAP via tubo
Se a intubação endotraqueal do paciente não puder ser evitada, vários padrões de ventilação estão disponíveis (consulte a nomenclatura da ventilação mecânica no artigo sobre ventilação ). A ventilação CPAP com tubo endotraqueal ou com traqueostoma corresponde à ventilação com máscara, mas às vezes tem funções diferentes. Para a maioria dos quadros clínicos, busca-se a ventilação de aumento rápido (assistida) do paciente. Se um paciente está fisicamente tão exausto que precisa ser intubado, ele só pode ser ventilado imediatamente com CPAP em casos raros; Procedimentos obrigatórios, ou seja, a tomada completa do trabalho respiratório pelo ventilador, são então indicados.
O CPAP é utilizado quando o paciente está desmamando, ou seja, quando está sendo treinado pela máquina. Pacientes submetidos à ventilação mandatória por mais tempo precisam regenerar os músculos auxiliares respiratórios para retomar o trabalho respiratório, que regrede significativamente em pouco tempo. No decorrer do desmame, o modo ventilatório CPAP é selecionado por períodos de tempo cada vez mais longos para, finalmente, poder efetuar a extubação (retirada da sonda).
Via de regra, a ventilação CPAP realizada na clínica é realizada com pressão ASB e PEEP . O paciente recebe uma certa pressão auxiliar que acompanha cada respiração e também torna mais fácil inspirar. Em contraste com o padrão de ventilação PPS , a pressão auxiliar é constante. Isso significa que é completamente irrelevante a intensidade com que a pessoa ventilada inspira; cada respiração é acompanhada pelo mesmo nível de pressão predefinido.
Vantagens e desvantagens
As vantagens do CPAP em um paciente acordado com propulsão respiratória e habilidades neuromusculares adequadas estão no aumento do conteúdo de oxigênio nos pulmões, no aumento da área de troca gasosa e na melhora da condutividade de volume das vias aéreas com facilitação da depuração mucociliar ; a secreção pode, portanto, ser transportada mais facilmente através do lúmen maior . A melhora da situação respiratória em curto prazo por meio de uma inalação mais fácil e melhor difusão, bem como transporte de secreção melhorado, podem ser resumidos como efeitos positivos. Esta forma de ventilação desempenha um papel importante durante o treinamento fora do ventilador e pode definitivamente ser vista como uma melhoria.
A ventilação com CPAP pode levar à redução do volume pulmonar em longo prazo, pois a hiperinsuflação prolongada também pode causar danos aos pulmões. Além disso, os pacientes ocasionalmente se acostumam a um certo grau de hábito, ou seja, tornou-se confortável para essas pessoas encontrarem uma inalação mais fácil, e eles só são capazes de encontrar dificuldade em recuperar o comportamento respiratório normal por hábito (ver especialmente DPOC - Pacientes).
Além disso, bebês prematuros correm o risco de sintomas de inchaço com uma grave deterioração de seu estado geral. A influência de uma mudança no suprimento de oxigênio na retina imatura de bebês prematuros pode danificar a retina e, em casos raros, levar ao seu descolamento. Para controlar o desenvolvimento da retina, todos os bebês muito imaturos devem ser examinados por um oftalmologista após as primeiras semanas de vida e, geralmente, semanalmente. Existem evidências práticas de que danos críticos à retina na forma de edema macular, e. B. glioses epirretinianas com perda incomum da acuidade visual, mesmo em adultos, podem ser atribuídas à influência prejudicial da terapia com CPAP de longo prazo.
Use para tratar a apnéia do sono
execução
A terapia CPAP também é usada para tratar paradas respiratórias temporárias durante o sono para apnéia do sono . Com a terapia CPAP, o paciente recebe continuamente ar respirável (ar ambiente) com uma leve sobrepressão durante o sono . Como regra, o ar é aspirado por um dispositivo CPAP próximo à cama e fornecido à pessoa que dorme por meio de uma mangueira usando uma máscara completa ou nasal ( máscara nCPAP n = nasal). Dependendo da anamnese e de qualquer comprometimento da função pulmonar, o ar fornecido também é aquecido e umidificado.
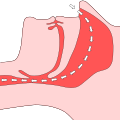
O tecido nas áreas nasal e da garganta da pessoa que dorme, que fica relaxado durante o sono, é estabilizado e mantido aberto pela leve sobrepressão. A terapia é menos sobre ventilação e mais sobre o que é conhecido como “tala pneumática”. Isso evita de forma confiável paradas respiratórias ( apnéias ) e obstruções de ar ( hipopnéias ). Como efeito colateral, isso também suprime em grande parte o ronco .
O diagnóstico e a terapia para isso geralmente são iniciados pela primeira vez com um monitor de respiração móvel que pode ser usado em casa e, em seguida, determinado durante várias noites em um laboratório do sono , no qual vários sensores a cabo conectados ao corpo medem as paradas respiratórias e o oxigênio no sangue níveis em particular durante a noite. Para observar as fases do sono REM e outras fases do sono, os movimentos dos olhos são medidos e as ondas cerebrais são derivadas. Se o diagnóstico for confirmado, um indivíduo, a pressão terapêutica é gradualmente abordada. A pressão excessiva pode fazer com que o ar comprimido saia novamente imediatamente pela boca ou, no pior dos casos, interromper a respiração espontânea.
- Princípio de trabalho
Formulários especiais
APAP
Um outro desenvolvimento da terapia CPAP é a terapia APAP ( terapia auto CPAP). A pressão terapêutica necessária em cada caso é determinada a cada respiração e fornecida ao paciente. Os funcionários da terapia (adesão) e o bem-estar dos pacientes são melhorados, e os efeitos colaterais relacionados à impressão são reduzidos. O APAP é indicado na terapia da apneia do sono em caso de dependência de posição ou associação do sono REM e também é coberto pelas seguradoras de saúde se essas condições estiverem presentes. No caso da apneia central do sono, está indicada pelo menos uma tentativa de terapia com CPAP ou APAP, pois uma melhor oxigenação (saturação de oxigênio) e, portanto, supressão das apneias centrais, possivelmente podem ser alcançadas com a mobilização da reserva pulmonar funcional.
BIPAP
O BIPAP (Bi = dois, PAP = pressão positiva nas vias aéreas) ou terapia de nível BI é um desenvolvimento independente. Nesta forma de terapia, diferentes pressões são geradas para inspiração e expiração, o que também aumenta o conforto, mas também para certos pacientes, e. B. com distúrbio do débito cardíaco ( insuficiência cardíaca ), é de vital importância. Uma forma especial de terapia BIPAP é a terapia VPAP (V = variável), na qual a pressão inspiratória, análoga à terapia APAP, é variável dentro de limites definidos e se adapta às necessidades terapêuticas a cada respiração.
adicional
Além disso, os dispositivos CPAP e APAP de várias empresas têm uma função de conforto que reduz a pressão expiratória final em altas pressões expiratórias e pode, assim, suprimir uma sensação de pressão ou falta de ar ao expirar devido à contrapressão mais baixa.
Máscaras
Em comparação com os modelos anteriores, as máscaras modernas tornaram-se muito menores e mais leves e são feitas de plásticos transparentes altamente elásticos. Os sistemas de máscara usados na terapia CPAP ou APAP geralmente têm um sistema de expiração (ventilado) ou devem ser operados com um sistema expiratório externo (não ventilado) para que o CO 2 exalado seja eliminado .
As chamadas almofadas nasais, que são colocadas sob o nariz e dificilmente se parecem com uma máscara, são suficientes para formas de terapia com baixa pressão. Na maioria das vezes, é usada uma máscara que envolve apenas o nariz. Outros designs de máscara - por exemplo, "máscaras faciais" que envolvem a boca e o nariz - também oferecem soluções individuais.
As máscaras faciais são usadas principalmente na terapia de pacientes com vazamentos pela boca. Alguns deles levam à desidratação da mucosa oral e muitas vezes fazem com que o usuário sinta desconforto na garganta. No entanto, uma máscara facial não é absolutamente necessária. Freqüentemente, o paciente pode ser ajudado com uma tira de queixo.
literatura
- Medicine in Dialogue , edição de setembro de 2002, ISSN 1434-2804
- L. Juchli: Cuidado . 7ª edição. Thieme Verlag, 1994, ISBN 3-13-500007-9
Links da web
Evidência individual
- ↑ D. Weismann: Formas de ventilação. Em: J. Kilian, H. Benzer, FW Ahnefeld (Ed.): Princípios básicos de ventilação. Springer, Berlin et al. 1991, ISBN 3-540-53078-9 , 2ª edição inalterada, ibid 1994, ISBN 3-540-57904-4 , pp. 201-211; aqui: pp. 203–205.
- ^ RA Mahmoud e outros. : Métodos atuais de suporte ventilatório não invasivo para neonatos . 2011
- ↑ Ernst Bahns: Tudo começou com o Pulmotor. A história da ventilação mecânica. Drägerwerk, Lübeck 2014, p. 58 f. ( O ventilador em uso clínico - Uma visão geral ) e 60 f. ( Método de respiração e ventilação - uma diferença fundamental ).
- ↑ D. Weismann: Formas de ventilação. 1991, pp. 203-205.